Innehåll
Det finns flera information som läkare tittar på för att diagnostisera bukspottkörtelcancer. Imaging tester kan inkludera en speciell typ av buk-CT-skanning, endoskopisk ultraljud, MR eller ERCP. Blodprov kan söka efter orsaker till gulsot samt tumörmarkörer, medan en medicinsk historia med fokus på riskfaktorer, tillsammans med en fysisk undersökning , är också viktigt. En biopsi kan eller inte behövs, beroende på andra resultat. Efter diagnos görs iscensättning för att bestämma de mest lämpliga behandlingarna för sjukdomen.Alla bör vara medvetna om de potentiella varningssignalerna och symtomen på bukspottkörtelcancer så att de kan söka läkarundersökning så tidigt som möjligt. Screening kan rekommenderas baserat på dina riskfaktorer.
American Gastroenterological Association rekommenderar att patienter som anses vara "höga risker", inklusive de med en första gradens familjehistoria av sjukdomen och vissa genetiska sjukdomar och mutationer, ska screenas för cancer i bukspottkörteln. Screening inkluderar genetisk testning, rådgivning och bör utföras på personer som är minst 50 år eller tio år yngre än familjen.
Labs och test
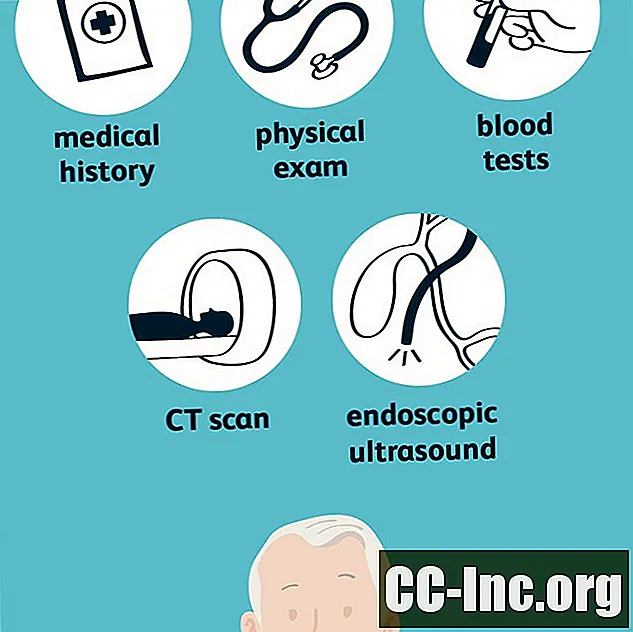
Utvärderingen av en möjlig bukspottskörtelcancer börjar vanligtvis med en noggrann historia och fysisk undersökning. Din läkare kommer att ställa frågor om eventuella riskfaktorer du har, inklusive sjukdomshistoria, och kommer att fråga dig om dina symtom. Hon kommer sedan att utföra en fysisk undersökning som tittar på din hud och dina ögon för att bevisa gulsot. undersöka din buk för eventuell massa eller förstoring av din lever, eller bevis för ascites (ansamling av vätska i buken) och kontrollera dina register för att se om du har gått ner i vikt.
Avvikelser i blodprov med bukspottkörtelcancer är ganska ospecifika men kan ibland hjälpa till att ställa en diagnos i kombination med avbildningstester. Test kan inkludera:
- Leverfunktionstester, som ibland ökas
- Ett fullständigt blodtal (CBC), som letar efter ett förhöjt blodplättantal (trombocytos) i synnerhet
- Ett bilirubintest. Det finns olika typer av bilirubin, och baserat på den specifika typ som testats kan läkare få ledtrådar om källan till eventuell gulsot du har. Med obstruktiv gulsot (på grund av en tumör i bukspottkörteln som trycker på den vanliga gallgången) finns det höjningar i både konjugerat och totalt bilirubin.
Blodsockret är ofta förhöjt, eftersom upp till 80% av personer med bukspottkörtelcancer kommer att utveckla insulinresistens eller diabetes.
Individer som lider av ett plötsligt fall av inflammerad bukspottkörtel, även känd som pankreatit, har högre risk att utveckla bukspottkörtelcancer. Individer med plötslig pankreatit uppvisar förhöjningar i serumamylas och serumlipas i screeningtester.
Tumörmarkörer
Tumörmarkörer är proteiner eller andra faktorer som utsöndras av cancerceller och kan detekteras via ett blodprov, bland andra test. Enligt en studie är tumörmarkören carcinoembryonic antigen (CEA) förhöjd hos ungefär hälften av de personer som diagnostiserats med sjukdomen. CEA är också förhöjt i flera andra typer av tillstånd. CA 19-9 nivåer kan testas, men eftersom de inte alltid är förhöjda och förhöjda nivåer också kan indikera andra medicinska tillstånd, är detta inte särskilt användbart itillverkning en diagnos av bukspottkörtelcancer. Detta resultat är dock till hjälp för att avgöra om en bukspottskörteltumör kan avlägsnas kirurgiskt och för att följa behandlingen.
Vad är Carcinoembryonic Antigen (CEA) blodprov?
Neuroendokrina tumörblodtester
Vissa blodprov kan också vara till hjälp vid diagnos av den sällsynta typen av bukspottskörtelcancer som kallas neuroendokrina tumörer. Till skillnad från de flesta bukspottkörtelns tumörer, som består av celler som gör matsmältningsenzymer, involverar dessa tumörer endokrina celler som bildar hormoner som insulin, glukagon och somatostatin. Att mäta nivåerna av dessa hormoner, liksom att utföra några andra blodprover, kan vara till hjälp vid diagnos av dessa tumörer.
Diskussionsguide för bukspottkörtelcancerläkare
Få vår utskrivbara guide för din nästa läkarmöte för att hjälpa dig att ställa rätt frågor.

Imaging
Avbildningstester är vanligtvis den primära metoden för att bekräfta eller motbevisa förekomsten av en massa i bukspottkörteln. Alternativ kan inkludera:
Datortomografi
Datoriserad tomografi (CT) använder röntgenstrålar för att skapa ett tvärsnitt av en region i kroppen och är ofta grundpelaren för diagnosen. Om en läkare misstänker specifikt bukspottkörtelcancer, kallas en speciell typ av CT-skanning som kallas en multipel fas helisk CT skanning eller bukspottskörtelprotokoll CT-skanning rekommenderas ofta.
En CT-skanning kan vara till hjälp både för att karakterisera tumören (bestämma dess storlek och plats i bukspottkörteln) och leta efter evidens för spridning till lymfkörtlar eller andra regioner. CT kan vara mer effektivt än endoskopisk ultraljud för att avgöra om cancer har spridit sig till den överlägsna mesenteriska artären (viktigt vid val av behandling).
Vad du kan förvänta dig när du genomgår en CT-skanningEndoskopisk ultraljud (EUS)
Ultraljud använder ljudvågor för att skapa en bild av kroppens insida. En konventionell (transkutan) ultraljud görs vanligtvis inte om en läkare misstänker bukspottkörtelcancer, eftersom tarmgas kan göra visualisering av bukspottkörteln svår. Men det kan vara till hjälp när man letar efter andra magproblem.
En endoskopisk ultraljud kan vara ett värdefullt förfarande för att ställa diagnosen. Gjort via endoskopi, ett flexibelt rör med en ultraljudssond i änden förs in genom munnen och gängas ner i magen eller tunntarmen, så att skanningen kan göras inifrån.
Eftersom dessa områden är mycket nära bukspottkörteln, gör det möjligt för läkare att få en mycket bra titt på organet.
Med användning av mediciner (medveten sedering) tolererar folk vanligtvis proceduren bra. Testet kan vara mer exakt än CT för att bedöma storleken och omfattningen av en tumör men är inte lika bra på att hitta någon avlägsen spridning av tumören (metastaser) eller bestämma om tumören involverar blodkärl.
Endoskopisk retrograd kolangiopankreatografi (ERCP)
Endoskopisk retrograd kolangiopankreatografi (ERCP) är ett test som involverar endoskopi plus röntgenstrålar för att visualisera gallgångarna. ERCP kan vara ett känsligt test för att hitta bukspottkörtelcancer men är inte lika exakt för att skilja sjukdomen från andra problem, såsom pankreatit. Det är också ett invasivt förfarande, som liknar några av de tester som beskrivs ovan.
MR
Magnetisk resonanstomografi (MRI) använder magneter snarare än röntgen för att skapa en bild av interna strukturer. MR används mindre ofta än CT med bukspottkörtelcancer men kan användas under vissa omständigheter. Som med CT finns det speciella typer av MR, inklusive MR-kolangiopankreatografi (MRCP). Eftersom det inte har studerats så mycket som testerna ovan, används det främst för personer vars diagnos är otydlig baserat på andra studier, eller om en person har en allergi mot kontrastfärgämnet som används för CT.
Octreoscan
Ett test som kallas octreoscan eller somatostatinreceptorscintigrafi (SRC) kan göras om man misstänker en neuroendokrin tumör i bukspottkörteln. I en octreoscan injiceras ett radioaktivt protein (kallas spårämne) i en ven. Om en neuroendokrin tumör är närvarande kommer spårämnet att bindas till cellerna i tumören. Flera timmar senare görs en skanning (scintigrafi) som tar upp eventuell strålning som emitteras (neuroendokrina tumörer tänds, om de finns).
Djur Scan
PET-skanningar, ofta kombinerade med CT (PET / CT), kan ibland göras, men används mycket mindre ofta med bukspottkörtelcancer än med vissa andra cancerformer. I detta test injiceras en liten mängd radioaktivt socker i en ven. och en skanning görs efter att sockret har fått tid att absorberas av celler. Aktivt växande celler, såsom cancerceller, kommer att "tändas", i motsats till områden med normala celler eller ärrvävnad.
Biopsi
Ett vävnadsprov (en biopsi) behövs för att bekräfta diagnosen för det mesta, samt titta på tumörens molekylära egenskaper. I utvalda fall kan kirurgi göras utan biopsi.
En fin nålbiopsi (ett förfarande där en tunn nål riktas genom huden i buken och in i bukspottkörteln för att extrahera ett vävnadsprov) görs oftast med hjälp av antingen ultraljud eller CT.
Det finns en viss oro för att denna typ av biopsi kan "utsäda" tumören eller resultera i spridning av cancer längs linjen där nålen införs.
Det är inte känt hur ofta sådd sker, men enligt en studie från 2017 har antalet fallrapporter om sådd på grund av endoskopisk ultraljudstyrd fin nålaspiration snabbt ökat.
Eftersom biopsier görs främst för att se om kirurgi kan göras (den enda behandlingen som förbättrar långvarig överlevnad), är detta ett problem som är värt att prata med din läkare.
Som ett alternativt tillvägagångssätt kan laparoskopi användas, särskilt om en tumör kanske kan avlägsnas (resekterbar). I en laparoskopi görs flera små snitt i buken och ett smalt instrument sätts in för att utföra biopsi. Denna procedur kan identifiera upp till 20% av operationskandidater vars tumörer faktiskt inte fungerar. Vissa läkare rekommenderar att man använder denna typ av laparoskopi för alla som kommer att opereras (för att undvika onödig omfattande operation).
Differentialdiagnoser
Det finns ett antal tillstånd som kan efterlikna symtomen på bukspottkörtelcancer eller resultera i liknande resultat på blodprov och avbildning. Läkare kommer att arbeta för att utesluta följande innan de gör en diagnos:
- Galkanalsträngning, en onormal förminskning av gallgången. Det kan orsakas av gallsten eller kirurgi för att ta bort dem, men kan också orsakas av bukspottkörtelcancer.
- Akut eller kronisk pankreatit, en inflammation i bukspottkörteln, kan orsaka liknande symtom men resulterar inte i en massa. Mellan 7% och 14% av de som diagnostiserats med bukspottkörtelcancer har också akut pankreatit.
- Galkanalstenar i gallkanalen kan orsaka symtom på obstruktiv gulsot och kan ofta ses vid ultraljud. Liksom galkanalsträngningar kan de dock vara närvarande tillsammans med bukspottskörtelcancer.
- Ampullärt karcinom
- Gallblåsecancer kan verka mycket lik bukspottskörtelcancer men kan differentieras med CT eller MR.
- Gallstenar (kolelithiasis)
- Mag- eller duodenalsår
- Abdominal aortaaneurysm
- Pankreas lymfom
- Gastrisk lymfom
- Lever cancer
- Galkanalcancer
Iscensättning
Att bestämma scenen i bukspottkörtelcancer är extremt viktigt när det gäller att avgöra om en cancer kan avlägsnas kirurgiskt eller inte. Om iscenesättningen är felaktig kan det leda till onödig operation. Staging kan också hjälpa till att uppskatta sjukdomens prognos.
TNM Staging
Läkare använder ett system som kallas TNM-iscensättning för att bestämma scenen för en tumör.Detta kan vara väldigt förvirrande först men är mycket lättare att förstå om du vet vad dessa bokstäver betyder.
T står för tumör. En tumör ges ett tal från T1 till T4 baserat på tumörens storlek, liksom andra strukturer som tumören kan ha invaderat. För en primär tumör:
- T1: Tumör begränsad till bukspottkörteln och mindre än 2 cm.
- T2: Tumör begränsad till bukspottkörteln och mer än 2 cm.
- T3: Tumör sträcker sig bortom bukspottkörteln (till tolvfingertarmen, gallgången eller mesenterisk ven), men involverar inte celiakiaxeln eller överlägsen mesenterisk artär.
- T4: Tumör involverar celiacartären eller den överlägsna mesenteriska artären.
N står för lymfkörtlar. N0 skulle innebära att en tumör inte har spridit sig till några lymfkörtlar, vilket innebär att regionala lymfkörtlar inte är involverade. N1 betyder att tumören har spridit sig till närliggande lymfkörtlar, vilket innebär att regionala lymfkörtlar är positiva för cancer.
M står för metastaser. Om en tumör inte har spridit sig skulle den beskrivas som M0, vilket betyder ingen avlägsen metastas. Om det har spridit sig till avlägsna regioner (bortom bukspottkörteln) skulle det kallas M1.
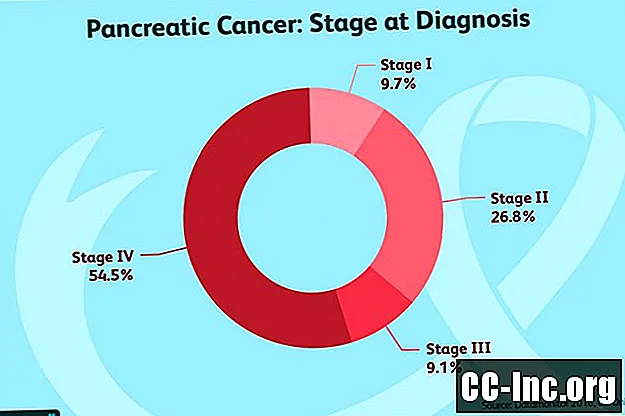
Baserat på TNM får tumörer sedan ett steg mellan 0 och 4. Det finns också delsteg:
- Steg 0: Steg 0 kallas också karcinom in situ och hänvisar till cancer som ännu inte har spridit sig förbi något som kallas basalmembranet. Dessa tumörer är inte invasiva (även om efterföljande steg är) och bör teoretiskt vara helt härdbara.
- Steg 1: Steg 1 (T1 eller T2, N0, M0) bukspottkörtelcancer är begränsad till bukspottkörteln och är mindre än 4 cm (ca 2 tum) i diameter.
- Steg 2: Steg 2-tumörer (antingen T3, N0, M0 eller T1-3, N1, M0) sträcker sig antingen bortom bukspottkörteln (utan att involvera celiacaxeln eller överlägsen mesenterisk artär) och har inte spridit sig till lymfkörtlar eller är begränsade till bukspottkörteln men ha spridning till lymfkörtlar.
- Steg 3: Steg 3-tumörer (T4, vilken som helst N, M0) sträcker sig bortom bukspottkörteln och involverar antingen celiaki eller överlägsen mesenterisk artär. De kan eller inte har spridit sig till lymfkörtlar, men har inte spridit sig till avlägsna delar av kroppen.
- Steg 4: Steg 4-tumörer (valfri T, vilken som helst N, M1) kan ha vilken storlek som helst. Även om de kanske har spridit sig till lymfkörtlar, har de spridit sig till avlägsna platser såsom levern, bukhinnan (membranen som täcker bukhålan), benen eller lungorna.