Innehåll
- Ärftlig bröstcancer
- Genmutationer som inte är BRCA
- Bröstcancer och genetisk testning
- Stöd för ärftlig bröstcancer
Förutom BRCA1- och BRCA2-genmutationer inkluderar några av dessa mutationer i ATM, PALB2, PTEN, CDH1, CHEK2, TP53, STK11, PMS2 och mer. Låt oss titta på hur viktigt dessa icke-BRCA1 / BRCA2-mutationer är i familjär bröstcancer, och några av egenskaperna hos de som vanligtvis förekommer.
Ärftlig bröstcancer
Man tror för närvarande att 5 procent till 10 procent av bröstcancer är genetiska eller familjära (även om detta antal kan förändras när vi lär oss mer), men inte alla dessa cancerformer beror på BRCA-mutationer.
Högst 29 procent (och sannolikt mycket färre) ärftliga bröstcancer testar positivt för BRCA1- eller BRCA2-genmutationer, och många människor bedriver testning för andra kända genetiska förändringar.
Eftersom vetenskapen bakom ärftlig cancer är mycket ångestprovokerande, för att inte tala om förvirrande och ofullständig, är det bra att börja med att prata om biologin för genmutationer, och hur dessa förändringar i DNA spelar en roll i utvecklingen av cancer.
Ärvda mot förvärvade genmutationer
När man talar om mutationer är det viktigt att skilja mellan ärvda och förvärvade genmutationer.
Förvärvade eller somatiska genmutationer har fått stor uppmärksamhet de senaste åren, eftersom dessa mutationer orsakar förändringar som driver cancerframväxten. Riktade terapier, läkemedel som är inriktade på specifika vägar relaterade till dessa förändringar, har förbättrat behandlingen av vissa cancerformer, såsom lungcancer, avsevärt.
Förvärvade mutationer förekommer dock inte från födseln utan snarare bildas när som helst efter födseln i processen att en cell blir en cancercell. Dessa mutationer påverkar endast vissa celler i kroppen. De ärvs inte från en förälder utan snarare "förvärvade" eftersom DNA i celler utsätts för skador från miljön eller som ett resultat av kroppens normala metaboliska processer.
Ärvda, eller könslinjemutationer, däremot är genetiska förändringar som människor föds med och som överförs från en eller båda föräldrarna. Dessa mutationer påverkar alla celler i kroppen. Det är dessa ärvda mutationer (och andra genetiska förändringar) som kan öka chansen att en person kommer att utveckla cancer och redogöra för vad som kallas ärftlig eller familjär bröstcancer.
Ärftliga (könsceller) mot förvärvade (somatiska) genmutationerHur ökar ärftliga genmutationer cancerrisk?
Många undrar hur exakt en onormal gen eller kombinationer av gener kan leda till bröstcancer, och en kort diskussion om biologin är till hjälp för att förstå många av frågorna, till exempel varför inte alla som har dessa mutationer utvecklar cancer.
Vårt DNA är en ritning eller kod som används för att tillverka proteiner. När kartan eller koden är fel (som "bokstäver" i en viss gen) ger den fel riktningar för syntetisering av ett protein. Det onormala proteinet kan då inte utföra sitt vanliga jobb. Inte alla genmutationer ökar risken för cancer, och faktiskt gör de flesta inte det. Mutationer i gener som ansvarar för tillväxt och delning av celler, eller "drivmutationer" är det som driver tillväxten av cancer. Det finns två huvudtyper av gener som, när de muteras, kan leda till okontrollerad tillväxt som kallas cancer: onkogener och tumörundertryckande gener.
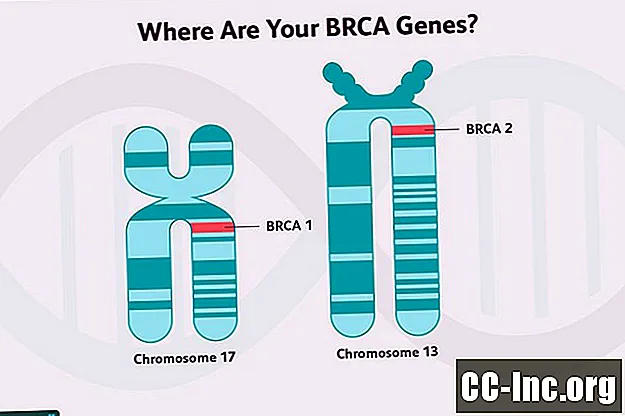
Flera av de gener som är associerade med en högre risk för bröstcancer är tumörsuppressorgener. Dessa gener kodar för proteiner som fungerar för att reparera skador på DNA i celler (skador från toxiner i miljön eller normala metaboliska processer i celler), tjänar till att eliminera celler som inte kan repareras eller reglera tillväxt på andra sätt. Generna BRCA1 och BRCA2 är tumörundertryckande gener.
Många av dessa gener är autosomala recessiva, vilket innebär att varje person ärver en kopia av genen från varje förälder, och båda kopiorna måste muteras för att öka cancerrisken. Förenklat betyder detta att en kombination av genetiska och miljömässiga faktorer (en förvärvad mutation i den andra genen) måste agera tillsammans för att resultera i att cancer utvecklas. Till detta måste vanligtvis flera mutationer uppstå för att en cell ska bli en cancercell.
Vad det innebär att ha en genetisk benägenhet för cancerGengenomträngning
Inte alla genmutationer eller genetiska förändringar ökar risken för bröstcancer i samma grad, och detta är ett viktigt koncept för alla som överväger genetisk testning, särskilt eftersom många människor har hört talas om den mycket höga risken som BRCA-mutationer ger. Gengenomträngning definieras som andelen personer med en mutation som kommer att uppleva tillståndet (i detta fall utveckla bröstcancer).
För vissa mutationer är risken för bröstcancer mycket hög. För andra kan risken endast ökas med en faktor 1,5. Detta är viktigt att förstå när man talar om möjliga förebyggande alternativ.
Epigenetik
Ett annat viktigt begrepp som är viktigt för att förstå genetik och cancer, men för komplicerat för att utforska i detalj här, är det för epigenetik. Vi har lärt oss att förändringar i DNA som inte innebär förändringar i baspar (nukleotider) eller "bokstäverna" som kodar för ett protein, kan vara lika viktiga för cancerutvecklingen. Med andra ord, i stället för strukturella förändringar i DNA-ryggraden, kan det finnas molekylära förändringar som förändrar hur meddelandet läses eller uttrycks.
Genmutationer som inte är BRCA
BRCA-genmutationer är den mest kända genetiska abnormiteten i samband med bröstcancer, men det har varit tydligt att det finns kvinnor som är predisponerade för bröstcancer baserat på deras familjehistoria, som testar negativa.
En studie från 2017 visade att BRCA-mutationer endast stod för 9 till 29 procent av ärftliga bröstcancer. Även när testning gjordes för ytterligare 20 till 40 kända mutationer, testades dock bara 4 procent till 11 procent av kvinnorna positiva. Med andra ord testades 64 procent till 86 procent av kvinnorna misstänkta för att ha ärftlig bröstcancer negativt för både BRCA-mutationer och 20 till 40 andra.
Icke-BRCA1 / BRCA2 familjär bröstcancer
Vår kunskap om genmutationer som ökar risken för bröstcancer är fortfarande ofullständig, men vi vet nu att det finns minst 72 genmutationer kopplade till ärftlig bröstcancer. Dessa mutationer (och andra ännu oupptäckta) tros vara ansvariga för de 70 till 90 procent av ärftliga bröstcancer som testar negativt för BRCA-genmutationer. Akronymen BRCAX har myntats för att beskriva dessa andra mutationer, som står för icke- BRCA1 BRCA2-relaterad familjär bröstcancer.
72 Genetiska mutationer kopplade till ärftlig bröstcancerNedanstående genetiska avvikelser skiljer sig åt i frekvens, riskmängd, typ av bröstcancer de är kopplade till och andra cancerformer som är associerade med mutationerna.
De flesta av dessa bröstcancer har liknande egenskaper (som cancertyp, östrogenreceptorstatus och HER2-status) som icke-ärftliga eller sporadiska bröstcancer, men det finns undantag. Till exempel är vissa mutationer starkare associerade med trippel negativ bröstcancer, inklusive mutationer i BARD1, BRCA1, BRCA2, PALB2ochRAD51D.
Variation inom mutationer
Inte alla människor som har följande genmutationer är desamma. I allmänhet kan det finnas hundratals sätt på vilka dessa gener muteras. I vissa fall producerar genen proteiner som undertrycker tumörtillväxt, men proteinerna fungerar inte lika bra som det normala proteinet. Med andra mutationer kanske inte proteinet produceras alls.
BRCA (En kort recension för jämförelse)
BRCA 1-genmutationer och BRCA2-genmutationer är båda associerade med en ökad risk att utveckla bröstcancer, liksom vissa andra cancerformer, även om de två skiljer sig något åt i den risken.
I genomsnitt kommer 72 procent av kvinnorna som har BRCA1-mutationer och 69 procent som har muterade BRCA2-gener att utveckla bröstcancer vid 80 års ålder.
Dessutom kan bröstcancer i samband med dessa mutationer skilja sig åt. Bröstcancer hos kvinnor som har BRCA1-mutationer är mer benägna att vara tredubbla negativa. Cirka 75 procent är östrogenreceptor-negativa och de är också mindre benägna att vara HER2-positiva. De är också mer benägna att ha en högre tumörgrad. Bröstcancer hos kvinnor med BRCA2-mutationer liknar däremot cancer hos kvinnor som inte är BRCA-genmutationsbärare.
ATM-gen (ATM-serin / treoninkinas)
ATM-genen kodar för proteiner som hjälper till att kontrollera tillväxthastigheten för celler. De hjälper också till att reparera skadade celler (celler som har uppstått DNA-skador från toxiner) genom att aktivera enzymer som reparerar denna skada.
De som har två kopior av den muterade genen har ett ovanligt autosomalt recessivt syndrom som kallas ataxia-telangiectasia. Med ataxia-telangiectasia ökar de defekta proteinerna inte bara risken för cancer utan leder till att vissa celler i hjärnan dör för tidigt, vilket resulterar i en progressiv neurodegenerativ sjukdom.
Människor som bara har en muterad kopia av genen (ungefär 1 procent av befolkningen) har 20–60 procent livstidsrisk för att utveckla bröstcancer.
Människor som har denna mutation tros vara predisponerade för bröstcancer i tidig ålder, liksom för att utveckla bilateral bröstcancer.
Bröstcancerundersökning med MR-bröst rekommenderas från 40 års ålder och kvinnor kanske vill överväga förebyggande mastektomi.Människor med en muterad ATM-gen verkar också vara utsatta för cancer i sköldkörteln och bukspottkörteln och är känsligare för strålning.
PALB2
Mutationer i PALB2-genen är också en viktig orsak till ärftlig bröstcancer. Genen PALB2 kodar för ett protein som fungerar tillsammans med BRCA2-proteinet för att reparera skadat DNA i celler. Sammantaget är livstidsrisken för bröstcancer med en PALB2-mutation så hög som 58 procent men detta kan variera efter ålder. Risken är 8 till 9 gånger genomsnittet för kvinnor under 40 år, men cirka 5 gånger genomsnittet för kvinnor över 60 år.
Bland dem som bär en kopia av genen kommer 14 procent att utveckla bröstcancer vid 50 års ålder och 35 procent vid 70 års ålder (mindre än med BRCA-mutationer).
Människor som har en PALB2-mutation och utvecklar bröstcancer kan ha en högre risk att dö av sjukdomen.
Människor som ärver två kopior av den muterade PALB2-genen har en typ av Fanconi-anemi som kännetecknas av mycket låga antal röda blodkroppar, vita blodkroppar och blodplättar.
CHEK2
CHEK2-genen kodar för ett protein som aktiveras när DNA-skada uppstår. Det aktiverar också andra gener som är involverade i cellreparation.
Livstidsriskerna för bärare av CHEK2-trunkerande mutationer är 20 procent för en kvinna utan påverkad släkting, 28 procent för en kvinna med en andra graders släkting påverkad, 34 procent för en kvinna med en första gradens släkting och 44 procent för en kvinna med både en första och andra graders släkting drabbade.
För både män och kvinnor ökar genen också risken för koloncancer och icke-Hodgkins lymfom.
CDH1
Mutationer i CDH1 orsakar ett tillstånd som kallas ärftligt magcancersyndrom.
Människor som ärver denna gen har en livstidsrisk på upp till 80 procent för att utveckla magcancer och upp till 52 procent för att utveckla lobulär bröstcancer.
Genen kodar för ett protein (epitelkadherin) som hjälper celler att hålla sig till varandra (en av skillnaderna mellan cancerceller och normala celler är att cancerceller saknar dessa vidhäftningskemikalier som får dem att hålla fast). Cancers hos personer som ärver denna mutation är mer benägna att metastasera.
PTEN
Mutationer i PTEN-genen är en av de vanligaste mutationerna av tumörundertryckare. Genen kodar för proteiner som reglerar cellernas tillväxt och hjälper också celler att hålla ihop.
Mutationer i genen verkar öka risken för att cancerceller bryts av från en tumör och metastaserar. PTEN är associerat med ett syndrom som kallas PTEN hamartom tumörsyndrom samt Cowdens syndrom.
Kvinnor som bär en PTEN-mutation har en livstidsrisk att utveckla bröstcancer upp till 85 procent och har också en ökad risk för godartade bröstförändringar som fibrocystisk sjukdom, adenos och intraduktal papillomatos.
Mutationerna är också kopplade till en ökad risk för livmodercancer (och godartade livmoderfibrer), sköldkörtelcancer, koloncancer, melanom och prostatacancer.
Icke-cancerrelaterade symtom inkluderar stor huvudstorlek (makrocefali) och tendensen att bilda godartade tumörer som kallas hamartom.
STK11
Mutationer i STK11 är associerade med ett genetiskt tillstånd som kallas Peutz-Jegher syndrom. STK11 är en tumörsuppressorgen som är involverad i celltillväxt.
Förutom en ökad risk för bröstcancer (med en livstidsrisk på upp till 50 procent) medför syndromet en ökad risk för många cancerformer, varav några inkluderar koloncancer, bukspottkörtelcancer, magcancer, äggstockscancer, lungcancer, livmodercancer och mer.
Icke-cancerrelaterade tillstånd associerade med mutationen inkluderar icke-cancerösa polyper i mag-tarmkanalen och urinvägarna, fräckande i ansiktet och insidan av munnen och mer. Bröstcancerundersökning rekommenderas ofta för kvinnor som börjar i 20-talet och ofta med MR med eller utan mammogram.
TP53
TP53-genen kodar för proteiner som stoppar tillväxten av onormala celler.
Dessa mutationer är extremt vanliga vid cancer, med förvärvat mutationer i p53-genen finns i cirka 50 procent av cancerformerna.
Ärftliga mutationer är mindre vanliga och associerade med tillstånd som kallas Li-Fraumenis syndrom eller Li-Fraumeni-liknande syndrom (som har en lägre cancerrisk). Majoriteten av människor som ärver mutationen utvecklar cancer vid 60 års ålder och förutom bröstcancer är benägna att utveckla bencancer, binjurecancer, bukspottskörtelcancer, koloncancer, levercancer, hjärntumörer, leukemi och mer. Det är inte ovanligt att människor med mutationen utvecklar mer än en primär cancer.
Ärvda mutationer i p53-genen tros utgöra cirka 1 procent av fallen av ärftlig bröstcancer. Bröstcancer i samband med mutationen är ofta HER2-positiva och har hög tumörgrad.
Lynch syndrom
Lynch syndrom eller ärftlig icke-polypos kolorektal cancer är associerad med mutationer i flera olika gener inklusive PMS2, MLH1, MSH2, MSH6 och EPCAM.
I synnerhet PMS2 har associerats med dubbelt så stor risk för bröstcancer. Genen fungerar som en tumörsuppressorgen, som kodar för ett protein som reparerar skadat DNA.
Förutom bröstcancer har dessa mutationer en hög risk för cancer i tjocktarmen, äggstockarna, livmodern, magen, levern, gallblåsan, tunntarmen, njuren och hjärnan.
Andra mutationer
Det finns flera andra genmutationer associerade med en ökad risk att utveckla bröstcancer, och det förväntas att mer kommer att upptäckas inom en snar framtid. Några av dessa inkluderar:
- BRIP1
- BARD1
- MRE11A
- NBN
- RAD50
- RAD51C
- SEC23B
- BLM
- MUTYH
Bröstcancer och genetisk testning
För närvarande är testning tillgänglig för BRCA-genmutationer, såväl som mutationer ATM, CDH1, CHEK2, MRE11A, MSH6, NBN, PALB2, PMS2, PTEN, RAD50, RAD51C, SEC23B och TP53, med detta område som förväntas expandera dramatiskt inom en snar framtid.
Att ha dessa tester tillgängliga väcker dock många frågor. Till exempel, vem kan ha ärftlig bröstcancer och vem ska testas? Vad ska du göra om du testar positivt för en av dessa gener?
Helst bör alla tester endast göras med ledning och hjälp av en genetisk rådgivare. Det finns två skäl till detta.
Det ena är att det kan vara förödande att lära sig att du bär en mutation som kan öka din risk, och vägledningen från någon som är medveten om rekommenderad hantering och screening är ovärderlig.
Som nämnts tidigare ger vissa mutationer en hög risk och andra en mycket lägre risk. Vissa mutationer kan vara mer oroande tidigare i livet (säg i 20-årsåldern), medan andra kanske inte kräver tidig screening. En genetisk rådgivare kan hjälpa dig att lära dig mer om vad som för närvarande rekommenderas med avseende på screening för din specifika mutation samtidigt som du tar hänsyn till andra riskfaktorer du kan ha.
Den andra anledningen till att genetisk rådgivning är så viktig är att du kan ha en betydande risk att utveckla bröstcancer även om dina test är negativa. Det finns mycket att lära sig ännu, och en genetisk rådgivare kan hjälpa dig att titta på din familjehistoria för att se om du kan ha en hög risk trots negativ testning och planera screening därefter.
Genetisk testning för bröstcancerStöd för ärftlig bröstcancer
Precis som människor som har diagnostiserats med bröstcancer behöver stöd, de som bär gener som ökar risken behöver stöd. Lyckligtvis finns det organisationer som fokuserar specifikt på att stödja människor i denna situation.
En organisation, FORCE, som är en förkortning för Facing Our Risk of Cancer Empowered, erbjuder en hjälplinje, anslagstavla och information för dem som står inför ärftlig cancer.
Andra organisationer och stödgemenskaper finns tillgängliga för att hjälpa människor att hantera besluten relaterade till diagnos av ärftlig bröstcancer.
Termen "previvor" myntades av FORCE för att beskriva människor som överlever en benägenhet för bröstcancer. Om detta är den situation du står inför är du inte ensam och med hjälp av hashtaggen #previvor kan du hitta många andra på Twitter och andra sociala medier.
Ett ord från Verywell
Det kan vara överväldigande att lära sig om de många olika genmutationer som ökar risken för bröstcancer bortom BRCA-mutationer, men dessa "andra" mutationer är av betydelsefull betydelse med vetskapen om att BRCA-mutationer står för en relativ minoritet av familjär bröstcancer. Samtidigt är vetenskapen som tittar på ärftlig bröstcancer fortfarande i sin linda och det finns mycket att lära sig. Om du är orolig kan du ha en mutation eller har lärt dig att du gör det, det är bra att lära dig så mycket du kan. Ärftliga cancerorganisationer som FORCE kan inte bara ge dig mer information utan kan hjälpa dig att få kontakt med andra som står inför en resa med liknande frågor och problem.