Innehåll
Kemoterapi innebär användning av kemikalier som försvagar eller dödar cancerceller och det är en grundpelare för behandling för vissa typer av bröstcancer. Denna typ av behandling har länge förknippats med allvarliga biverkningar, och även om detta är en verklighet med kemo, har läkare lärt sig mycket om hur man minimerar dem samtidigt som de förbättrar överlevnadsgraden.Om din onkolog rekommenderar kemoterapi åt dig beror på flera faktorer.
Hur det fungerar
Kemoterapi fungerar genom att störa förmågan hos snabbt växande celler (som cancerceller) att dela eller multiplicera. Dessa kraftfulla läkemedel dödar eller fördröjer tillväxten av cancerceller genom att störa deras DNA- eller proteinproduktion, förhindra celldelning, svälta dem av näringsämnen eller blockerande hormonreceptorer.
Eftersom de flesta av vuxnas normala celler inte delar sig eller multiplicerar aktivt påverkas de inte av kemoterapi. Benmärg (där dina blodkroppar produceras), hårsäckar och slemhinnan i mag-tarmkanalen (GI) växer emellertid hela tiden. Biverkningarna av kemoterapidroger är relaterade till dess effekter på dessa och andra normala vävnader.
Kemoterapi är en systemisk behandling, i motsats till en riktad behandling som kirurgi eller strålning.
Indikationer
Inte alla med bröstcancer behöver kemoterapi. Den används i fyra specifika fall.
Bröstcancer i tidigt stadium
Kemoterapi kan göras före och / eller efter operation för fall i ett tidigt skede.
Neoadjuvant kemoterapi kommer före den primära behandlingen. Det görs för att krympa tumörer så att de är lättare att ta ut, ibland för att tumören är för stor för att helt kunna tas bort.
I vissa fall kan det möjliggöra en lumpektomi istället för en mastektomi. Det kan också eliminera cancerceller från vissa lymfkörtlar så färre av dem behöver tas bort.
Det kan döda cancerceller som har spridit sig och det minskar risken för återfall.
Neoadjuvant kemo är vanligt för:
- Inflammatorisk bröstcancer
- HER2-positiv bröstcancer
- Trippel-negativ bröstcancer
- Högkvalitativa tumörer
- Stora tumörer
- Cancer som har spridit sig till lymfkörtlarna
Adjuvant kemoterapi följer den primära behandlingen.Den är avsedd att döda eventuella cancerceller som kan finnas kvar i kroppen efter kirurgisk avlägsnande av en tumör, men som inte kan ses vid avbildningstester. Om de lämnas ensamma kan dessa celler växa till nya tumörer. Adjuvant kemoterapi sänker risken för återfall.
Vanligtvis för bröstcancer i tidigt stadium är denna kemoterapi reserverad för dem med hög risk för canceråterfall eller metastasering (spridning till andra delar av kroppen), till exempel när cancerceller har spridit sig till lymfkörtlarna i armhålan. Hormonbehandling kan vara ett alternativ i dessa fall.
Avancerad bröstcancer
Kemoterapi är huvudbehandlingen för bröstcancer som har metastaserat (spridit sig) bortom bröstet och närliggande lymfkörtlar eftersom riktade behandlingar som kirurgi inte längre är tillräckliga.
Huvudmålet i avancerade fall är att förlänga och förbättra livskvaliteten - inte att bota sjukdomen.
Högriskindivider
Hos personer som har särskilt hög risk att utveckla bröstcancer kan kemoterapi göras för att minska risken. Det här kallas kemoprevention. På grund av riskerna med kemoterapidroger är detta ett steg att noga överväga med din läkare.
Läkemedel mot kemoterapi
Många läkemedel används för att bekämpa bröstcancer. De vanligaste för neoadjuvant och adjuvant terapi inkluderar:
- 5-fluorouracil (5-FU)
- Antracykliner, inklusive Adriamycin (doxorubicin) och Ellence (epirubicin)
- Cytoxan (cyklofosfamid)
- Paraplatin (karboplatin)
- Taxaner, inklusive Taxol (paklitaxel) och Taxotere (docetaxel)
De vanligaste kemoläkemedlen för avancerad bröstcancer inkluderar:
- Antracykliner, inklusive Adriamycin (doxorubicin), Ellence (epirubicin) och pegylerat liposomalt doxorubicin
- Gezmar (gemcitabine)
- Halaven (eribulin)
- Ixempra (ixabepilon)
- Navelbine (vinorelbine)
- Platina-medel (cisplatin, karboplatin)
- Taxaner, inklusive Taxol (paklitaxel), Taxotere (docetaxel) och Abraxane (albuminbunden paklitaxel)
- Xeloda (capecitabin)
Hur kemoterapi ges
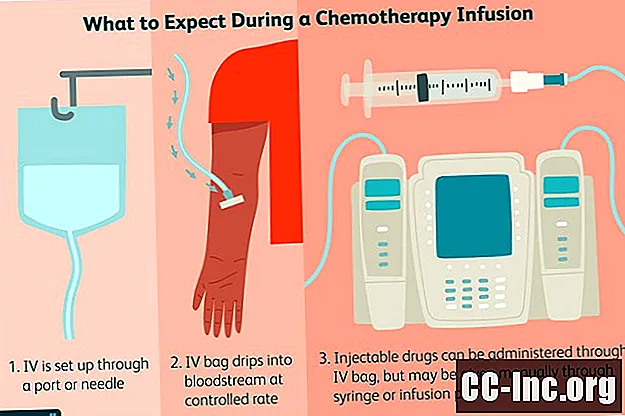
Många kemoterapidroger för bröstcancer ges i flytande form, som intravenösa infusioner eller injektioner, men vissa finns som piller eller tabletter.
Vissa läkemedel kan ges ensamma, och andra läkemedel kombineras för att fungera tillsammans. När kemoläkemedel ges i kombination kallas behandlingen a regim.
Några av de vanliga regimer är:
- SPELA TEATER: Adriamycin och Cytoxan följt av Taxol
- CMF: Cytoxan, metotrexat och 5-FU
- AC: Adriamycin (doxorubicin) och Cytoxan
- CAF eller FAC: Cytoxan, Adriamycin och 5-FU
- CEF eller FEC: Cytoxan, Ellence (epirubicin) och 5-FU
- TC: Taxotere (docetaxel) och Cytoxan
Tidpunkt
Frekvensen av dina kemobehandlingar och varaktigheten av behandlingen som helhet beror på vilken metod du får, ditt svar på behandlingen och andra faktorer.
Frekvens
Vanligtvis ges kemoinfusioner en gång var tredje vecka, och du kommer att behöva den mellanliggande tiden för att få tillbaka dina blodvärden och låta läkemedlen fungera.
Lågdos kemo, såsom Taxol, ges varje vecka, eftersom en mindre dos läkemedel kräver mindre återhämtningstid. Detta kommer att ge upp till mer övergripande kemoterapi än vad du skulle få enligt ett standardschema. Du kan också få en boosterskott för vita blodkroppar mellan infusionssessionerna.
Oral kemo kan tas dagligen eller enligt anvisningarna. Injektioner kan ges före, under eller efter en kemoinfusion.
Varaktighet
Kemoterapi för tidigt stadium av bröstcancer ges i allmänhet i ungefär sex månader, medan veckodoser med låg dos kemoterapi slutar efter 12 veckor. Längden och dosen av din behandling beror på flera faktorer.
Om du får infusioner måste du budgetera mer tid från jobbet eller andra aktiviteter än vad som behövs för att infusionssessioner ska tillåta (se nedan).
Infusionssessioner
Här är ett schema för att hjälpa dig planera:
- Dagen innan: Ta läkemedel före kemoterapi (om det föreskrivs) för att förhindra biverkningar.
- Dag 1: Bloddragning, vägning, vitala tecken, kontroll, kemoinfusion
- Dag 2: Skott för att öka blodtalet om det behövs
- Dag 3 och fram till nästa cykel: Vila och återhämtning
På dagen för din infusion, planera på cirka fyra timmar på kliniken. Ditt blod kommer att dras och en fullständig blodräkning kommer att göras. Alla dina vitala tecken och vikt kommer att tas, eftersom det avgör mängden av din dos kemo-läkemedel för den dagen.
Din onkolog kommer att granska dina blodvärden och, om de alla ligger inom rätt intervall, fortsätter du till infusionsrummet för din kemoterapibehandling.
Om dina blodvärden är för låga kan ytterligare behandling göra dig mer utsatt för infektioner eller allvarlig blödning. Din kemoterapi kommer att försenas tills dina räkningar återhämtar sig.
Dagen efter kemo
Minst en dag efter varje kemoterapiinfusion dras och räknas ditt blod. Om dina röda räkningar eller neutrofiler är låga kan du erbjudas skott för att öka dessa räkningar. Kemoterapi kan i hög grad påverka dina blodvärden eftersom blodkroppar delar sig och multipliceras snabbt och därför riktas av läkemedlen.
Missa inte dessa extra möten, de är väsentliga för att återhämta sig från kemo med ett hälsosamt immunsystem och undvika anemi och neutropeni.
Diskussionsguide för bröstcancerläkare
Få vår utskrivbara guide för din nästa läkarmöte för att hjälpa dig att ställa rätt frågor.

Bieffekter
Den starka karaktären hos kemoterapi är både dess styrka och anledningen till dess dåliga rykte om biverkningar. Kom ihåg att kemo-mål Allt snabbt växande celler, och, förutom cancer, som inkluderar celler i ditt blod, slemhinnor i mag-tarmkanalen, naglar, tånaglar och hårsäckar.
Vanliga biverkningar inkluderar:
- Håravfall
- Nailbyten
- Munsår
- Aptitlöshet
- Viktförändringar
- Illamående och kräkningar
- Diarre
- Ökad risk för infektion
- Lätt blåmärken
- Lätt blödning
- Trötthet
- Nervskador
- "Chemo hjärna" (problem med minne och koncentration)
Ditt specifika kemoterapidroger eller -regime kan också orsaka andra biverkningar. Dessa effekter avtar efter att du har avslutat behandlingen.
Före varje behandling kanske din medicinska onkolog vill att du tar mediciner för att skydda mot biverkningar. Var noga med att ta dessa i tid och enligt föreskrifterna.
Tveka inte att ringa din klinik och be om hjälp mellan kemoterapimöten, om du har problem med att hantera biverkningar. Om du är uttorkad efter en behandling kan du be om en infusion av saltlösning. Andra mediciner kan ges tillsammans med saltlösningen för att hjälpa till med illamående och kräkningar.
Dina kemoterapisjuksköterskor borde kunna många knep för att hantera biverkningar, så var noga med att be dem om hjälp, även om du inte har ett schemalagt möte. Skriv ner dina symtom tillsammans med varaktighet, svårighetsgrad och hur ofta de uppträder innan du ringer. Det hjälper dem att föreslå sätt att få dig att må bättre.
Möjliga komplikationer
Chemo har också en risk för långvariga komplikationer. Du kan behöva övervakas för dessa under de kommande åren:
- Förlust av benmassa (osteopeni och osteoporos): Hormonblockerande kemoterapidroger kan orsaka tidig klimakteriet, och det leder till en förhöjd risk för benförtunnande tillstånd. Bentäthetstester och behandling kan vara nödvändigt.
- Hjärtskador: Kemoterapi har en liten risk att försvaga hjärtmuskeln eller orsaka andra hjärtproblem.
- Leukemi (cancer i blodkropparna): Denna biverkning är sällsynt men möjlig och uppträder vanligtvis år efter att kemo har slutförts.
Fertilitet
Eftersom specifika kemoläkemedel kan utlösa medicinsk klimakterium (som kan vara tillfällig eller permanent) hos kvinnor före klimakteriet kan de orsaka infertilitet.
Om du har några tankar om framtida graviditeter, låt din onkolog veta innan du börjar behandlingen och frågar vad dina alternativ är. Beroende på din ålder, läkemedelsregim och dosering kan din fertilitet återvända efter behandlingen. Men om det finns en chans att du blir infertil, måste du veta innan din första kemoinfusion.
Förstå medicinsk klimakteriet