
Innehåll
- Vad är psoriasis?
- Hur vanlig är psoriasis hos personer med IBD?
- En vanlig inflammatorisk väg
- Ökar risken för att utveckla IBD genom att ha psoriasis?
- Aktuella och ljusterapibehandlingar för psoriasis
- Läkemedel som används för att behandla psoriasis
Det finns en mängd effektiva behandlingar för psoriasis som redan finns och fler utvecklas för närvarande. Människor som har både psoriasis och IBD vill söka vård hos en hudläkare som har erfarenhet av patienter med IBD och kommer att arbeta nära med gastroenterologen.
Vad är psoriasis?
Psoriasis är en systemisk sjukdom som orsakar ett upphöjt, fjälligt utslag på huden. Utsläppen kan förekomma på vilken del av kroppen som helst, men dyker oftast upp i armbågar, knän och hårbotten men kan också hittas på ben, naglar och bagageutrymme. Den vanligaste typen av psoriasis kallas plackpsoriasis och plack kan orsaka klåda eller sveda. Psoriasis går igenom perioder av uppblåsningar och remission. I de flesta fall behandlas psoriasis med aktuella krämer.
Det här fotot innehåller innehåll som vissa människor kan tycka grafiska eller störande.
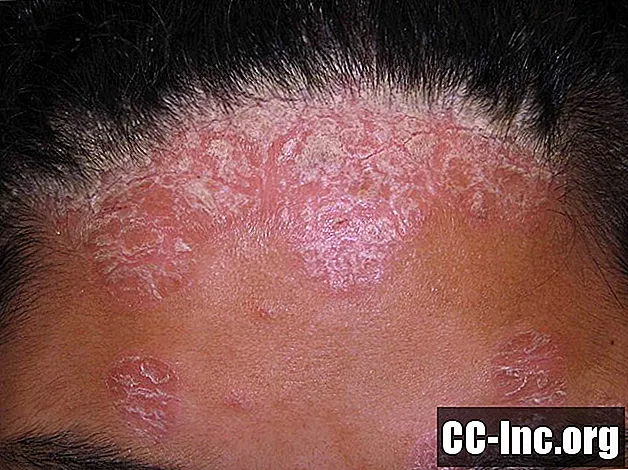
Hur vanlig är psoriasis hos personer med IBD?
IBD anses vara ett immunförmedlat tillstånd. Det är inte ovanligt att människor som har en immunförmedlad sjukdom utvecklar en annan. IBD och psoriasis är båda tillstånd som har en okänd orsak (kallad idiopatisk sjukdom) och resulterar i inflammation.
Under de senaste åren har forskare upptäckt mer om sambandet mellan IBD och psoriasis. Psoriasis i den allmänna befolkningen uppgår endast till cirka 2% till 3%, men för personer med IBD tenderar det att vara högre. Studier visar att personer med Crohns sjukdom och ulcerös kolit kan utveckla psoriasis med en hastighet på cirka 13%.
En vanlig inflammatorisk väg
När forskare upptäcker mer om de inflammatoriska vägarna för IBD och psoriasis, avslöjas en viss överlappning mellan de två sjukdomarna. Crohns sjukdom och psoriasis anses båda vara Th1-medierade tillstånd. Th1 är en hjälparcell som monterar ett inflammatoriskt svar när kroppen invaderas av ett främmande ämne som en parasit, bakterier eller virus. Ulcerös kolit anses vara ett Th2-liknande medierat tillstånd. Th2-celler aktiveras när det finns en bakterie, allergisk reaktion eller toxin närvarande. Eftersom rollen för dessa T-celler är bättre förstått när det gäller utvecklingen av IBD och psoriasis, kan det leda till skapandet av effektivare behandlingar för dessa sjukdomar.
Ökar risken för att utveckla IBD genom att ha psoriasis?
Det finns bara ett fåtal studier som undersökt risken för IBD hos personer som har diagnostiserats med psoriasis. De har visat motstridiga resultat: Vissa har visat en ökad risk för IBD hos de som har psoriasis och andra har visat det motsatta. Dessutom var de metoder som användes i dessa studier inte utan nackdelar, vilket gör slutsatserna svårare att stå med.
En stor metaanalys visade att det finns ett "signifikant" samband mellan psoriasis och IBD. Patienter med psoriasis hade större risk att utveckla Crohns sjukdom och ulcerös kolit. Risken för Crohns sjukdom var högre än risken för ulcerös kolit.
För närvarande vet man inte exakt vad risken är, men det verkar finnas en trend mot att personer med psoriasis har en ökad risk att utveckla Crohns sjukdom. Detsamma kanske inte gäller för ulcerös kolit: Det finns mindre bevis för att personer med psoriasis kan ha en ökad risk att utveckla ulcerös kolit, eller effekten kan vara mindre än för Crohns sjukdom.
Aktuella och ljusterapibehandlingar för psoriasis
Det finns flera behandlingar för psoriasis, inklusive ljusterapi, aktuella behandlingar och mediciner. I många fall kan mer än en behandling användas samtidigt för att bekämpa symtomen vid psoriasis. I allmänhet kan aktuella terapier prövas först innan de går vidare till ljusterapi eller systemiska mediciner.
- Aktuella behandlingar. Det finns olika typer av krämer och salvor som kan användas för psoriasis, både över disk och recept. Några av de aktiva ingredienserna inkluderar kortikosteroider, vitamin D, retinoider, antralin, kalcineurinhämmare (Protopic och Elidel), salicylsyra och koltjära. I vissa fall kan fuktighetskräm också användas för att bekämpa torrhet.
- Ljusterapi. Ljus som innehåller ultraviolett A och ultraviolett B kan också användas för att behandla psoriasis. Detta används vanligtvis tillsammans med andra behandlingar. Solljus utifrån kan användas under korta perioder. Ultravioletta strålar kan också administreras via fototerapi med en ljuspanel, låda eller monter. I svåra fall kan ett läkemedel som gör huden känsligare för ultraviolett ljus också användas samtidigt som ljusterapi för att göra den mer effektiv. Ibland används också en typ av laser eftersom den kan rikta in sig på specifika områden på kroppen med en starkare dos ultraviolett B-ljus.
Läkemedel som används för att behandla psoriasis
Eftersom psoriasis är en systemisk sjukdom kan läkemedel som ges oralt eller genom injektion också användas. I vissa fall ges läkemedlen som är godkända för att behandla psoriasis också för att behandla en eller flera former av IBD, inklusive metotrexat, cyklosporin och vissa biologiska läkemedel:
- Cosentyx (secukinumab): Cosentyx är en monoklonal antikropp som är godkänd för behandling av psoriasis, psoriasisartrit och en form av artrit associerad med IBD kallad ankyloserande spondylit, även om det inte är godkänt för behandling av någon form av IBD. Cosentyx ges hemma via injektion med en förfylld penna eller spruta. Vanliga biverkningar inkluderar förkylningssymtom, diarré och övre luftvägsinfektioner.
- Cyklosporin: Cyklosporin är ett immunsuppressivt läkemedel som används för att behandla allvarligare fall av psoriasis och används också ibland vid ulcerös kolit. Några av de vanligaste biverkningarna inkluderar huvudvärk, matsmältningsbesvär, högt blodtryck och trötthet. Det rekommenderas vanligtvis inte för långvarig användning vid psoriasis och avbryts vanligtvis under ett år.
- Enbrel (etanercept): Enbrel är ett biologiskt läkemedel som är godkänt för behandling av psoriasis samt ankyloserande spondylit. Det är en tumörnekrosfaktor / inflammatorisk mediatorblockerare eller TNF-blockerare, men den används inte för att behandla någon form av IBD. Enbrel injiceras hemma och den vanligaste biverkningen är att få en reaktion på injektionsstället, som rodnad eller smärta.
- Humira (adalimumab): Humira är ett injicerbart läkemedel som används för att behandla Crohns sjukdom och ulcerös kolit samt psoriasis. Patienter kan ge sig själva Humira hemma eftersom det kommer i en specialiserad injektionspenna. Detta läkemedel är en monoklonal antikropp och klassificeras som en TNF-hämmare. Den vanligaste biverkningen är smärta eller irritation vid injektionsstället, som behandlas hemma med is eller antihistaminer.
- Metotrexat: Detta läkemedel kan ges oralt eller genom injektion och används för att behandla psoriasis samt Crohns sjukdom och ankyloserande spondylit. Några av biverkningarna inkluderar illamående, huvudvärk och sömnighet. Kvinnor som får metotrexat måste undvika graviditet eftersom detta läkemedel kan orsaka fostrets abnormiteter. Metotrexat ges ofta tillsammans med andra läkemedel mot IBD och / eller psoriasis.
- Otezla (apremilast): Otezla är en oral medicin och är den första som är godkänd för behandling av psoriasisartrit hos vuxna och är också godkänd för användning vid plackpsoriasis. De vanligaste rapporterade biverkningarna under kliniska prövningar var illamående, huvudvärk och diarré, men dessa förbättrades ofta efter några veckors behandling.
- Stelara (ustekinumab): Stelara godkändes först för att behandla psoriasis och är nu också godkänt för behandling av Crohns sjukdom. Stelara är ett biologiskt läkemedel som är en interleukin (IL) -12 och IL-23-blockerare. Stelara ges initialt av IV men efter den första dosen ges hemma via en injektion. De vanligaste biverkningarna inkluderar trötthetskänsla, en reaktion på injektionsstället, huvudvärk och förkylningssymtom.
Ett ord från Verywell
Bevis ökar för att psoriasis och IBD tenderar att förekomma oftare tillsammans än man trodde under tidigare decennier. Det är fortfarande inte klart om att ha psoriasis gör det mer troligt att en person också kommer att utveckla en form av IBD. I vissa fall används de mediciner som används för att behandla IBD också för att behandla psoriasis. De flesta fall av psoriasis anses vara lindriga till måttliga och kan behandlas med ljusterapi eller aktuella läkemedel. För allvarligare fall av psoriasis, där 5% till 10% eller mer av kroppen påverkas, kan orala läkemedel eller biologiska läkemedel också användas. Precis som med IBD är det viktigt att fortsätta behandlingen för psoriasis för att förhindra uppblåsningar. Det finns många nya behandlingar för psoriasis som för närvarande studeras och framtiden för behandling av psoriasis är ljus.