
Innehåll
- orsaker
- symtom
- Tentor och prov
- Behandling
- Utsikter (prognos)
- När ska du kontakta en medicinsk professionell
- Förebyggande
- Alternativa namn
- Bilder
- referenser
- Granska datum 8/20/2016
Actinisk keratos är ett litet, grovt, upphöjt område på din hud. Ofta har detta område blivit utsatt för solen under en lång tid.
Vissa aktiniska keratoser kan utvecklas till en typ av hudcancer.
orsaker
Actinisk keratos orsakas av exponering för solljus.
Du är mer benägna att utveckla den om du:
- Ha rätt hud, blå eller gröna ögon, eller blont eller rött hår
- Hade en njure eller annan organtransplantation
- Ta mediciner som undertrycker immunsystemet
- Spendera mycket tid varje dag i solen (till exempel om du arbetar utomhus)
- Hade många kraftiga solbränner tidigt i livet
- Är äldre
symtom
Actinisk keratos finns vanligtvis på ansiktet, hårbotten, i händerna, bröstet eller på ställen som ofta är i solen.
- Hudförändringarna börjar som plana och skaliga områden. De har ofta en vit eller gul crusty skala på toppen.
- Tillväxten kan vara grå, rosa, röd eller samma färg som din hud. Senare kan de bli svåra och plana eller grova och grova.
- De drabbade områdena kan vara lättare att känna än att se.
Tentor och prov
Din vårdgivare kommer att titta på din hud för att diagnostisera detta tillstånd. En hudbiopsi kan göras för att se om det är cancer.
Behandling
Vissa aktiniska keratoser blir hudkreft i hudplätten. Låt din leverantör titta på alla hudtillväxt så fort du hittar dem. Din leverantör berättar hur du behandlar dem.
Tillväxten kan tas bort av:
- Bränning (elektrisk spärr)
- Skrapar bort lesionen och använder el för att döda eventuella återstående celler (kallad curettage och elektrodesiccation)
- Skära ut tumören och använda stygn för att placera huden ihop igen (kallad excision)
- Frysning (kryoterapi, som fryser och dödar cellerna)
Om du har många av dessa hudtillväxter kan din läkare rekommendera:
- En laserbehandling kallad fotodynamisk terapi
- Kemiska skalor
- Hudkrämer, såsom 5-fluorouracil (5-FU) och imiquimod
Utsikter (prognos)
Ett litet antal av dessa hudtillväxter blir till en typ av hudcancer som kallas squamouscellkarcinom.
När ska du kontakta en medicinsk professionell
Ring din leverantör om du ser eller känner en grov eller skalig plats på din hud, eller om du märker några andra hudförändringar.
Förebyggande
Det bästa sättet att minska risken för aktinisk keratos och hudcancer är att lära dig hur man skyddar din hud mot sol och ultraviolett (UV) ljus.
Saker du kan göra för att sänka din exponering för solljus är:
- Använd kläder som hattar, långärmad skjortor, långa kjolar eller byxor.
- Försök att undvika att vara i solen under middagen när ultraviolett ljus är mest intensivt.
- Använd högkvalitativa solskyddsmedel, helst med en solskyddsfaktor (SPF) på minst 15. Välj en bredspektrisk solskyddsmedel som blockerar både UVA och UVB-ljus.
- Applicera solskyddsmedel innan du går ut i solen, och använd på nytt ofta - åtminstone varannan timme i solen.
- Använd solskydd hela året, inklusive på vintern.
- Undvik sol lampor, solarium och garvning salonger.
Andra saker att veta om sol exponering:
- Sol exponering är starkare i eller nära ytor som reflekterar ljus, såsom vatten, sand, betong och ytor målade vit.
- Solljus är mer intensivt i början av sommaren.
- Hud brinner snabbare vid högre höjder.
Alternativa namn
Solar keratos; Solinducerad hudförändring - keratos; Keratos - aktinisk (sol); Hudskada - aktinisk keratos
Bilder
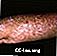
Actinisk keratos på armen
Actinisk keratos - närbild
Actinisk keratos på underarmarna
Actinisk keratos i hårbotten
Actinisk keratos - öra
referenser
Habif TP. Premaligna och maligna icke-melanom hudtumörer. I: Habif TP, red. Klinisk dermatologi: En färgguide till diagnos och terapi. 6: e upplagan Philadelphia, PA: Elsevier; 2016: kap 21.
Ibrahim SF, Brown MD. Actiniska keratoser. I: Lebwohl MG, Heymann WR, Berth-Jones J, Coulson I, eds. Behandling av hudsjukdom: Omfattande terapeutiska strategier. 4: a ed. Philadelphia, PA: Elsevier Saunders; 2014: kapitel 5.
Granska datum 8/20/2016
Uppdaterad av: David L. Swanson, MD, Vice ordförande för medicinsk dermatologi, docent i dermatologi, Mayo Medical School, Scottsdale, AZ. Också granskad av David Zieve, MD, MHA, Isla Ogilvie, PhD, och A.D.A.M. Redaktionellt lag.